Av ulike hensyn videreføres ikke denne kanalen.
Vi oppfordrer til å oppsøke
https://www.facebook.com/revmabloggen/
Av ulike hensyn videreføres ikke denne kanalen.
Vi oppfordrer til å oppsøke
https://www.facebook.com/revmabloggen/
Årets EULAR-kongress ble holdt i Europas største kongressenter, MiCo i Milano, 31. mai til 3. juni. EULAR har som mål å bygge sterke fellesskap av personer som er opptatt av Revmatiske og muskelskjelettsykdommer (RMDs) og som ønsker å samarbeide for å gjennomføre disse ambisjonene.
– Jeg ble veldig stolt av Diakonhjemmet sykehus under EULAR-kongressen sier NKRR-leder, Nina Østerås. Våre folk var veldig synlige med mange gode bidrag. Alle gjorde en veldig god jobb, med proffe innlegg, også de som steppet inn på kort varsel, forteller hun. Det var 30 ulike bidrag fra Diakonhjemmet sykehus av de 50 som ble tatt inn fra Norge.

Fra EULAR 2023
Rikke Helene Moe kjenner EULAR godt fra innsiden siden hun sitter i EULARs Advocacy komité og i styret for forskningsstiftelsen FOREUM. Hun leder også studiegruppen for fysisk aktivitet og trening og har tidligere ledet HPR komiteen i 4 år og vært medlem av Kongresskomiteen. I 2021 ble hun æresmedlem i EULAR.
– Det var mange flotte bidrag fra Norge i år, og så syns jeg det var ekstra gøy å se så mange diskutere resultater, likheter og forskjeller, prosjekter og ideer med kollegaer fra andre land som er opptatt av det samme, sier Rikke.
– De forskjellige komiteene, og Kongresskomiteen spesielt, står for det faglige programmet. De må tilpasse seg muligheter, begrensninger og lovgivning hos de forskjellige vertsnasjonene, forteller Moe.
– Alt kommer til å se litt annerledes ut neste sommer, når kongressen skal arrangeres i Wien. Det blir spennende, mener hun.
Mer enn 4.500 abstracts ble vurdert frem mot årets kongress. Det var 12.500 fysiske deltakere og 300 som deltok digitalt fra forskjellige land fra hele verden.
Moe forteller at EULAR de siste årene i økende grad har vært opptatt av å sette sammen sesjoner med tydelig rød tråd og å benytte formater med mer dialog og nettverksmuligheter. –De siste årene har det også blitt etablert en tradisjon med «delte» sesjoner og komiteer som har blitt utfordret til å lage sesjoner i forskjellige deler av EULAR programmet.
– Et av årets eksempler var en populær sesjon om trening og revmatisk sykdom i den klassiske Revmatolog-delen av programmet, forteller Moe.
EULAR satser på forskning og undervisning, brukermedvirkning i alle ledd og samarbeid med andre store aktører som EU, WHO og ACR. Den årlige kongressen er bare en av aktivitetene.
Tradisjonelt sett hvilte EULAR på tre grunnsøyler; pasientorganisasjonene (PARE), legene (Scientific) og de andre helseprofesjonene (HPR). Disse tre søylene har sine komiteer som arbeider på frivillig basis gjennom hele året, bl.a. for å få kongressprogrammet så bra som mulig for alle deltakere. De siste 5 årene har organiseringenblitt endret. Det er nå fire Representasjons komiteer (Representation-Committees); PARE, HPR, EMEUNET (yngre helsepersonell) og PAED (Pediatri) og 5 innholds-komiteer (Content-Committees) som består av en mix av personer med forskjellig fagbakgrunn i tillegg til personer fra de forskjellige representasjons-komiteene; Advocacy, Congress, Education, Quality of Care og Research. Disse komiteene får hjelp av mange hundre frivillige eksperter innen revmatologi for å gjennomføre alle EULARs aktiviteter.
EULARs øverste ledelse er et valgt styre som består av 4 revmatologer og en representant fra hver av de 3 opprinnelige grunnpilarene (organisasjoner som representerer helsepersonell innen revmatologi, pasientorganisasjoner og revmatolog organisasjoner).
Det er en vanlig misforståelse at disse grunnpilarene arbeider hver for seg. De 5 innholds komiteene har deltakere fra alle de 4 representasjons komiteene, for å sikre kvalitet, bredde, nytte, og samspill.
EULAR presenterte sin nye strategi under åpningen som er en felles del av programmet. Representanter fra alle EULARs komiteer, samt spesielt inviterte ressurspersoner fra andre store organisasjoner har vært med å utarbeide den. Strategien vil fungere som en ledestjerne for EULARs avgjørelser og satsinger i neste periode.
I perioden 2018-2023 har EULAR opplevd betydelig vekst og gjennomgått en profesjonalisering på mange områder. Den nye strategien tar utgangspunkt i den tidligere strategien, den nye organiseringen og økt erfaring med digitale løsninger. Strategien for perioden 2024-2028 er drevet av en visjon om en verden der alle personer med RMDs blir anerkjent, diagnostisert og får forebyggende eller kurativ behandling. For å oppnå denne visjonen er EULARs oppdrag å minimere påvirkningen av RMD både på individnivå og samfunnsnivå. EULAR bidrar på områdene utdanning, bevisstgjøring, behandling, forebygging og forskning innen RMD-feltet.
EULARs visjonære mål krever tydelig ledelse. EULAR vil øke synligheten til RMDs og påvirke nasjonale og internasjonal helsepolitiske avgjørelser. Organisasjonen ønsker også å ha en ledende rolle innen innovasjon innen RMD feltet.
EULARs ambisjoner krever nødvendig ekspertise blant forskere og klinikere for å styrke behandlingsmulighetene for personer med RMDs. EULAR vil støtte personlig og faglig utvikling for å forbedre ferdigheter og kompetanse, bidra til personlig faglig vekst gjennom etablering av rammeverk for kompetanse og tilbud om utdanning. Det vil satses spesielt på revmatologer, helsepersonell og brukermedvirkere tidlig i karrieren.
Det blir spennende å se hvordan denne nye overordnede strategien kommer til å prege utvalget av aktiviteter, prosjekter og programmet på kongressen de neste årene.
Imagine being forced to leave your home because masked men with guns may kill you for not supporting them. Ukrainian Valeria Melokhina, MD, PhD, experienced this in 2014.

At the risk of her life, rheumatologist Valeria Melokhina fled her hometown in Donetsk.
She, her husband Maksym, and their young son Andrij had to flee Donetsk with Valeria’s mother and grandmother. The separatists who took control of the area were supported by Russia, a regime that uses the extermination of political opposition as a means of control.
“Speaking out against the Russians would mean death or punishment. Many healthcare workers have been killed, captured, or punished in other ways, so we had to leave our hometown,» Valeria says. The family moved to Kyiv, where Valeria got a job as a rheumatologist and Maksym as a researcher and ENT doctor. On February 24, 2022, Russia invaded Ukraine.
#ScienceForUkraine
Valeria contacted REMEDY after the announcement of the possibility of a guest researcher position. In October 2022, she came to Oslo and got a work permit three months later. She was able to start as a guest researcher at REMEDY in January. Now, a publication based on the Arctic trial is on the horizon. She has analysed data related to patients in remission with subclinical inflammation.
She has a work contract with REMEDY until June and her husband until August at RH. «At the REMEDY centre, I am learning so much about how high-quality research works. The research community has an excellent professional level, and colleagues are dedicated and enthusiastic. It is an honor to work here,» she says humbly. She also speaks highly of Oslo. Eleven-year-old Andrij loves everything about Norway. In addition to learning Norwegian, he also receives online education from Ukraine.
Back home in Kyiv, the family’s experiences in Oslo contrast starkly with their daily lives, where one drone attack follows another. «I am very worried about my mother and grandmother, who are still in Kyiv,» she says. The alarm goes off every night, sometimes two or three times. It is difficult for the elderly and sick to go to cold bomb rooms at night, so they often skip it simply because they cannot cope. I talk to them every day, and it’s hard to be so far away, especially when they are facing such challenges. Leaving one’s homeland is difficult, even though it is fantastic to be safe in Norway. She expresses eternal gratitude for all the help and support she and her family have received in Norway.
Hospitals bombed
According to human rights groups, there have been more than 700 attacks on hospitals, healthcare workers, and other medical infrastructure in Ukraine since the invasion began. «We have several acquaintances who have been injured or killed. Our good friend, surgeon and father of three, Oleksandr, was killed on the front lines, where he was trying to save lives,» says Valeria tearfully.
Russia’s Crime
When discussing the occupation and invasion, Valeria is clear. Like Jens Stoltenberg and many others, she believes that this war concerns us all: «Russia has committed crimes against humanity during its more than one-year-long invasion of Ukraine. Russia is a dictatorship permeated with fear, corruption, and nepotism, with a despot at the top who constantly attacks to expand his territory and power,» she says. The Russians annexed parts of the Ukrainian regions of Donetsk and Luhansk in 2014, the same year they annexed Krim.
«The more the Russians bomb, the more resistance they will encounter in Ukraine. We want a real democracy with freedom of speech. That is impossible under Russia,» she says. She believes that Ukraine’s move towards becoming a NATO and EU member is one of the reasons why Russia is resorting to massive warfare. The war must be stopped, she says, because Russia is doing what it always does; trying to take neighbouring countries to gain more power. If they take Ukraine, it will not stop there; they will move on to new areas, she believes.
For example, Putin levelled Tsjetsjenia’s capital to the ground and halved the population of the capital, Grozny, in the early 1990s to be able to govern the republic. The word «ruscism» combines Russian and fascism to describe the regime, and it is now increasingly used after the invasion. The Russian opposition politician Navalny is imprisoned and one of the examples of oppression.[1]
Valeria hopes that the whole world will contribute to ensure peace in Ukraine.
If you want to help healthcareworkers in Ukraine provide necessary medical care on the front lines, you can donate money to Hospitallers, a Ukrainian volunteer organization of healthcare workers who save lives on the front lines: Hospitallers Medical Battalion Valeria is confident that the money will reach its intended recipients. The largest Ukrainian fundraising platform created by Zelenskyy is also a good option: https://u24.gov.ua/

Bildet er gjengitt med tillatelse fra kunstneren, Rolf Groven.
[1] Dokumentaren «Navalny», anbefales.
Se for deg at du blir tvunget til å forlate hjemmet ditt fordi maskerte menn med våpen kan drepe deg fordi du ikke støtter dem. Ukrainske Valeria Melokhina MD ph.d. opplevde dette i 2014.

Med fare for livet flyktet revmatolog Valeria Melokhina fra hjembyen i Donetsk.
Hun, ektemannen Maksym og deres lille sønn Andrij måtte flykte fra Donetsk sammen med Melokhinas mor og bestemor. Separatistene, som tok kontrollen i området, er støttet av Russland, et regime som benytter drap som politisk virkemiddel for å utrydde meningsmotstand.
– Å ytre seg mot russerne ville bety døden eller annen straff. Mange helsearbeidere har blitt drept, tatt til fange eller straffet på andre måter, så vi måtte forlate hjembyen, forteller Melokhina.
Familien flyttet til Kyiv der hun fikk jobb som revmatolog og mannen som forsker og øre-nese-hals-spesialist.
24. februar 2022 gikk Russland til invasjon, med sikte på å ta kontroll over hele landet.
Melokhina kontaktet REMEDY kort etter at forskningssenteret hadde annonsert gjesteforskerstillingen via #ScienceForUkraine. I oktober 2022 kom hun til Oslo og fikk arbeidstillatelse tre måneder senere. Hun kunne starte som gjesteforsker ved REMEDY i januar. Nå står en publikasjon med utgangspunkt i Arctic trial for døren. Hun har analyserte data knyttet til pasienter i remisjon med subkliniske betennelser.
Hun har arbeidsavtale med REMEDY ut juni og ektemannen til august ved Oslo universitetssykehus/Rikshospitalet.
– Min arbeidstillatelse varer så lenge det er krig i Ukraina, og jeg håper å kunne jobbe i Norge til krigen slutter.
– I REMEDY-senteret lærer jeg så mye om hvordan høykvalitetsforskning fungerer. Forskerfelleskapet har et fremragende faglig nivå og kollegene er profesjonelle, dedikerte og entusiastiske. Det er en ære å få jobbe her, sier hun ydmykt. Oslo omtaler hun også i rosende ordelag. Sønnen på elleve elsker alt ved Norge. I tillegg til norskopplæring får han også nettbasert undervisning fra Ukraina.
Familiens Oslo-opplevelser står i sterk kontrast til hverdagen hjemme i Kyiv, der det ene droneangrepet avløser det andre.
– Jeg er veldig bekymret for min mor og min bestemor på 93 som er igjen i Kyiv, forteller hun med tårer i øynene. Alarmen går hver natt, noen ganger både to og tre ganger. Det er vanskelig for eldre og syke å gå til kalde bomberom om natten, så mange ganger lar de rett og slett være fordi de ikke klarer det. Jeg snakker med dem hver dag. Det er tungt å være så langt unna, spesielt når de har det så utfordrende. Å forlate hjemlandet er vanskelig, selv om det er helt fantastisk å være trygg i Norge, sier hun.
Malokhina uttrykker evig takknemlighet for all hjelp og støtte hun og familien har fått i Norge.
I BMJ feb. 2023 kan du lese at det ifølge menneskerettsgrupper har vært mer enn 700 angrep på sykehus, helsearbeidere og annen medisinsk infrastruktur i Ukraina siden invasjonen startet.
– Vi har flere kjente som har blitt skadet eller drept. Vår gode venn, kirurgen og trebarnsfaren Aleksandr, døde ved fronten, der han prøvde å redde liv, forteller Malokhina med sorg i stemmen.
Når vi snakker om okkupasjonen og invasjonen er hun tydelig. På linje med Jens Stoltenberg og mange med ham mener Malokhina at dette er en krig som angår oss alle:
– Russland har begått forbrytelser mot menneskeheten under sin mer enn ett år lange invasjon av Ukraina. Russland er et diktatur gjennomsyret av frykt, korrupsjon og nepotisme med en despot på toppen, som stadig går til angrep for å utvide sitt territorium og makt. Jo mer russerne bomber, jo mer motstand vil de møte i Ukraina. Vi ønsker et reelt demokrati med ytringsfrihet. Det er umulig under Russland, sier hun.
At Ukraina beveger seg mot å bli NATO- og EU-medlem mener hun er blant grunnene til at Russland går til massive krigshandlinger. Krigen må stoppes, sider hun, for Russland gjør det de alltid gjør, de prøver å ta naboland for å skaffe seg mer makt. Hvis de tar Ukraina vil det ikke stoppe der, de vil gå videre til nye områder, mener hun.
Vil du bidra til at helsearbeidere i Ukraina kan gjøre nødvendig medisinsk innsats ved fronten? Malokhina anbefaler å donere penger til Hospitallers, en ukrainsk frivillig organisasjon av helsearbeidere som redder liv på frontlinjene.
Følg denne lenken for å komme til nettstedet til Hospitallers!
Den største ukrainske plattformen for fundraising, opprettet av Zelenskyy, er også et godt alternativ, forteller Valeria.
Følg denne lenken for å komme til Ukrainas regjerings nettside for fundraising!

Bildet er gjengitt med tillatelse av kunstneren, Rolf Groven.
Hva kreves for å levere gode tverrfaglige rehabiliteringstjenester? En nylig publisert studie i BRIDGE-prosjektet fra REMEDY-senteret ved Diakonhjemmet sykehus spør om nettopp dette. Klinikere og ledere kan bruke forskningsresultatene til å forbedre tilbudet til pasientene.

Brukes forskningsresultatene som veiledning, kan kvaliteten på rehabiliteringsjenester bedres.
Forskningsarbeidet utgår fra BRIDGE-prosjektet som er ledet av professor Ingvild Kjeken ved Nasjonal kompetansetjeneste for revmatologisk rehabilitering. Ergoterapeut Anne-Lene Sand-Svartrud har vært doktorgradsstipendiat og koordinert studien, analysert dataene og vært førsteforfatter av den ferske artikkelen.
Følg denne lenken for å lese artikkelen: Delivery of a quality improvement program in team-based rehabilitation for patients with rheumatic and musculoskeletal diseases: a mixed methods study
Helsepersonell ved tre sykehus og fem private rehabiliteringsinstitusjoner i Norge deltok i studien. De har beskrevet sine erfaringer med et strukturert rehabiliteringsprogram, BRIDGE-programmet, som de leverte til rundt 170 personer med behov for tverrfaglig rehabilitering i spesialisthelsetjenesten grunnet muskelskjelettskader, – sykdommer og -plager.
I en ny studie fra REMEDY-senteret ved Diakonhjemmet sykehus, Oslo universitetssykehus og gastromedisinsk avdeling ved Akershus universitetssykehus påviser forskere en genvariant som gir økt risiko for at et mye brukt biologisk legemiddel slutter å virke. Dette er et steg nærmere persontilpasset medikamentell behandling.

MISTER EFFEKT: Førsteforfattere Marthe Kirkesæther Brun og Kristin Hammersbøen Bjørlykke forteller at funnene bidrar til forståelsen av hvorfor noen pasienter mister effekt av behandlingen. Foto: Kjell Håkon K. Larsen/Diakonhjemmet sykehus
I artikkelen vi anbefaler nå blir helsepersonell oppfordret til ettertanke rundt begreper de bruker for å beskrive pasientsentrert behandling.
Innen rehabilitering og andre former for helsehjelp er det et ønske at praksisen skal være pasientsentrert. I opplæring av studenter og nyansatte har det nok flere steder vært sagt at man må «se hele personen». I en kommentar-artikkel fra høsten 2022 stiller legen Wolf Langewitz seg kritisk til dette begrepet. Han er en anerkjent foreleser som har jobbet mye med kommunikasjon mellom pasienter og helsepersonell. Langewitz oppfordrer til kollega-diskusjoner rundt begreper som «hele personen», og han utfordrer oss til å finne alternative uttrykk som mer presist beskriver hva vi mener med pasientsentrert praksis. Dette sitatet fra artikkelen kan muligens inspirere til spennende fagmøter på din arbeidsplass: «Treating another person as a whole person and acting oneself as a whole person is «mission impossible» and no Tom Cruise around.»
God lesning!
Link fra Google Scolar: “What is the whole person?” A commentary to Entwistle et al.: “Unifying and universalising personalised care?” – ClinicalKey

Hva er viktig for oss?
Av Ingvild Kjeken

Forskning bidrar til endret praksis
Første februar 1990 ble jeg mor for første gang. Fram til da hadde foreldre blitt rådet til å la spebarn sove på magen. På barselavdelingen ble vi nå fortalt at de skulle sove på ryggen. Hvorfor var praksis plutselig forandret?
I 1946 kom første utgave av barnelegen Benjamin Spocks bok «The Common Sense Book of Baby and Child Care» (1). Den ble en umiddelbar suksess, og solgte mer enn 50 millioner eksemplarer frem til årtusenskiftet. I boken skriver han blant annet at (min oversettelse): «Det er to ulemper ved at et spebarn sover i ryggleie. Hvis han kaster opp, er sjansen større for at han kveles av oppkastet. Dessuten vil han som oftest sove med hodet vendt mot samme side … noe som kan medføre at hodet blir flatt på den siden. Jeg anbefaler derfor å venne et spebarn til å sove på magen helt fra starten av». Spock ble etter hvert kritisert for å basere sine råd mer på egne meninger enn på forskning. I 1992 kom en oversiktsartikkel hvor man oppsummerte resultatene fra 25 studier av sammenhenger mellom krybbedød og soveleie (2). Disse viste uten unntak at å sove på magen økte sjansen for krybbedød, med anslag som varierte fra en tredobling til en ti-dobling av risikoen. Resultatene førte til at praksis ble endret, og verden over ble det igangsatt kampanjer for å få småbarnsforeldre til å la spebarna sine sove på ryggen. I Norge fikk vi «Denne siden opp»-kampanjen, som i de første fem årene etter lanseringen halverte forekomsten av krybbedød. Det tilsvarer 100 sparte liv i denne perioden, og at tilsvarende mange familier slapp å oppleve dette.
Ergoterapeuters råd har heldigvis sjelden så alvorlige konsekvenser. Jeg har imidlertid, i lys av ny forskning, ofte angret på råd jeg har gitt pasienter. Et eksempel er leddvern for mennesker med revmatiske leddsykdommer. Da jeg var ung og nyansatt ved revmatologisk avdeling på Diakonhjemmet Sykehus la boken «Leddskydd och rehabilitering vid inflammatorisk leddsjukdom mye av grunnlaget for ergoterapi og fysioterapitilbudet til pasientene (3). Ut fra en antagelse om at aktivitet og belastning bidrar til mer betennelse i leddene, var et hovedprinsipp å spare leddene for uheldig belastning. Trening skulle derfor være skånsom og man skulle ikke overskride smerteterskelen. Ellers handlet mye om hva man ikke skulle gjøre, som å unngå «tynne grep», og repeterende bevegelser og tyngre aktiviteter over tid. Basert på dette rådet jeg pasienter til for eksempel å være forsiktige med å strikke, noe jeg i etterpåklokskapens lys angrer på.
I 2004 kom det en randomisert kontrollert studie (RCT) som snudde opp-ned på leddvernsfilosofien. I alt 309 deltagere med revmatoid artritt ble tilfeldig fordelt til enten å trene skånsom (kontrollgruppe) eller intensivt med vektbelastning (intervensjonsgruppe) i to år (4). Hovedeffekt ble målt som grad av leddødeleggelse, basert på røntgenbilder av hender og føtter tatt ved oppstart og etter to år. I motsetning til hva mange trodde, viste resultatene at intensiv trening med vektbelastning beskyttet mot leddødeleggelse i føttene, mens det ikke var noen forskjell mellom gruppene når det gjaldt leddødeleggelse i hendene. Vi tok, ikke helt uten motstand, inn over oss at praksis måtte forandres. Senere har nye og effektive medisiner ført til at man unngår store feilstillinger og ødelagte ledd, noe som også har konsekvenser for hvilken informasjon og behandling vi gir pasientene.
Det er ellers verdt å merke seg at resultatene fra en fersk RCT viser at strikking ikke fører til mer smerte og stivhet hos personer med håndartrose, mens strikkeglede («knitting enjoyment») og etterlevelse av strikkeprogrammet blant deltagerne var høy (5). Som ivrig strikker gjenkjenner jeg gleden ved å mestre denne aktiviteten og tenker at aktivitetsglede kanskje er noe ergoterapeuter skal vektlegge og måle i fremtidige studier.
Hva er det så som kjennetegner helsefaglig forskning? Helse Sør Øst’s definisjon er ganske typisk, og beskriver medisinsk og helsefaglig forskning som «virksomhet som utføres med vitenskapelige metoder for å frembringe ny gyldig kunnskap som er relevant for klinisk praksis og organiseringen av denne». Til forskjell fra mange andre definisjoner legges det også til at forskningen skal «…kvalitetssikres og formidles gjennom fagfellevurderte publikasjoner». Dette er et viktig poeng. Om ikke forskningsresultater når frem til, og omsettes, i klinisk praksis er studiene så å si bortkastet.
Ofte skiller vi mellom grunnforskning og klinisk forskning. I Store norske leksikon defineres grunnforskning som «Eksperimentell eller teoretisk virksomhet som primært utføres for å skaffe til veie ny kunnskap om det underliggende grunnlaget for fenomener og observerbare fakta, uten sikte på spesiell anvendelse eller bruk». Et godt kjent eksempel er May-Britt og Edvard Moser, som mottok Nobelprisen i medisin for oppdagelsen av hjernens gitterceller. I sine museforsøk utforsket de romlig orientering, uten konkrete siktemål om at denne kunnskapen skulle være relevant for klinisk praksis. Det viste seg imidlertid raskt at resultatene hjelper oss til å forstå hvorfor personer med demens kan ha problemer med å finne frem i sine omgivelser.
Ergoterapiforskere jobber sjelden med laboratorieforsøk. Vår grunnforskning grenser kanskje mere til filosofi, i form av tenkning som utfordrer vedtatte faglige sannheter. Et eksempel er Karen Hammels artikler om «doing, being, becoming and belonging» (6). Her spør hun om klinikeres og forskeres opptatthet av diagnose og aktivitetsbegrensninger kan gå på bekostning av et mer dyptliggende fokus på selve meningen med livet; hvem er jeg, hvordan utfolder jeg meg gjennom aktivitet, hvilke fremtidsdrømmer har jeg og hvem er «flokken min»?
Et annet eksempel er den pågående debatten rundt aktiviteters mørke sider, hvor forfatterne diskuterer om all aktivitet nødvendigvis er helsebringende (7).
I motsetning til grunnforskning er klinisk forskning primært rettet mot bestemte praktiske mål eller anvendelse i praksis. Data innhentes som regel fra pasienter, klienter eller (hjelpesøkende) familier, og tar sikte på å forebygge sykdom og forbedre diagnostikk, behandling, omsorg og rehabilitering. Avstanden mellom klinisk forskning og klinisk praksis er som regel liten. Eksempler på slik forskning er studier hvor man utforsker ulike gruppers erfaringer med å leve med en sykdom eller funksjonsnedsettelse, og RCT’er hvor man evaluerer effekten av en spesifikk intervensjon.
I klinisk praksis drives det også mye utviklingsarbeid. Dette er systematisk virksomhet som bruker eksisterende kunnskap fra forskning og praktisk erfaring til å fremstille nye eller vesentlig forbedrede materialer, produkter eller innretninger, eller å øke helsepersonells kompetanse. Hensikten er å bedre kvaliteten i prosesser, systemer eller tjenester. Utviklingsarbeid er altså ikke forskning, men inngår ofte i kliniske studier ved at vi for eksempel bruker observasjon eller vurderingsredskap på en systematisk måte. Når vi jobber systematisk vil vi også ofte stille spørsmål ved det vi observerer og erfarer, som igjen kan utvikles til nye forskningsspørsmål og studier.
På samme måte som med kunnskapsbasert praksis bør god klinisk forskning baseres på forskningsbasert kunnskap, klinikeres erfaringsbaserte kunnskap, og brukernes kunnskap og verdier. Når vi diskuterer hva som er viktig å forske på i ergoterapi bør vi altså spørre våre målgrupper; pasienter og pårørende. Dessuten bør vi følge nøye med på hva våre oppdragsgivere, politikere og helsemyndigheter, er opptatt av.
Slik er det ikke alltid. Et eksempel er en studie hvor forskerne så på hva studier av behandling av kneartrose i hovedsak omhandlet (8). Resultatet viste at nær 60% evaluerte medikamentell behandling (n=550/59%), og 26% kirurgi. Når de så spurte pasienter med kneartrose om hva de synes var viktig å forske på, var bildet annerledes. Riktignok kom forskning på innsetting av kneproteser på første plass, men forskning på informasjon og pasientopplæring kom på en god andreplass, tett fulgt av forskning på fysioterapi. Det er altså ofte et gap mellom det forskere synes er viktig å forske på, og hva pasienter og klinikere mener.
Denne og lignende artikler førte til en serie på fire artikler med fokus på kvalitet i klinisk forskning. I den første artikkelen hevder forfatterne Chalmers og Glasziou at 85% av midlene som brukes på forskning er bortkastet, og innførte begrepet «research waste», på norsk kalt «bortkastet forskning» eller «søppelforskning» (9).
De beskrev videre fire hovedfeller man kan gå i som fører til bortkastet forskning (se figur 1). Den første handler nettopp om lite relevante forskningsspørsmål, hvor en av årsakene er at pasienter og klinikere ikke involvert i utforming av spørsmålene.

Går vi til vår egen profesjon er det flere studier som har undersøkt hva ergoterapeuter prioriterer som viktige forskningsspørsmål (10-12),. Fire tema som går igjen i disse studiene er effekt av ergoterapi, utvikling og kvalitetssikring av gode vurderingsinstrumenter, kostnadseffektivitet, og implementering av forskningsresultater for å sikre kunnskapsbasert praksis. Som en profesjon som påberoper seg å være klientsentrerte, bør vi imidlertid også lytte til hva våre målgrupper mener.
Det gjorde det Britiske ergoterapeutforbundet da de innledet et samarbeid med the James Lind Alliance om å utvikle en forskningsagenda. The James Lind Alliance www.jla.nihr.ac.uk er en ideell organisasjon som samler pasienter, pårørende og klinikere i såkalte Priority Setting Partnerships, på norsk ofte kalt «behovsidentifisert forskning». Gjennom en styrt prosess identifisere og prioriterer deltagerne sammen viktige ubesvarte spørsmål og kunnskapshull, slik at forskere og de som finansierer helseforskning får kunnskap om hva de som er direkte berørte ønsker det skal forskes på. På hjemmesidene til organisasjonen er det publisert en rekke «Topp ti-lister» innen ulike sykdommer og tilstander som er vel verdt å kikke på. Samarbeidet med det Britiske ergoterapeutforbundet førte også til en slik liste, og er også beskrevet i en egen artikkel (13). I Tabell 1 er de ti høyest prioriterte forskningsspørsmålene gjengitt (min oversettelse).

Det er interessant å se at «pasientsentrert og inkluderende ergoterapi», «hverdagsmestring», og «samarbeid med pasienter, pårørende og i tverrfaglige team» er sentrale tema i denne Topp 10-listen. Det å inkludere pasient- og pårørendeperspektivet kan synes å medføre at nye og viktige forskningsspørsmål løftes frem.
Når disse spørsmålene skal adresseres i nye kliniske studier er det viktig at pasienter og klinikere involveres også i den videre utviklingen av forskningsspørsmål og studiedesign, igjen for å sikre at forskningen er relevant for de det gjelder. Brukermedvirkning i forskning er de siste tiårene blitt satt i system gjennom retningslinjer og anbefalinger (14, 15), og er ofte en forutsetning for å få tildelt forskningsmidler fra for eksempel Norges Forskningsråd og de regionale helseforetakene. Basert på egen erfaring vet jeg at slikt samarbeid bidrar til bedre forskning.
Chalmers og Glasziou skriver i sin artikkel om bortkastet forskning at viktige effektmål (utfall) ofte ikke vurderes (9). En god nyhet er at ergoterapeuter har mange gode instrumenter for å vurdere aktivitet og deltagelse. Disse er ofte basert på ergoterapimodeller og utviklet gjennom en grundig prosess. Videre er mange ikke diagnosespesifikke, men kan brukes på tvers av pasientgrupper og problemstillinger. Noen av instrumentene er også klientsentrerte og etterspør brukerens verdier, prioriteringer og vurderinger. I tillegg pågår det en kontinuerlig prosess for å kvalitetssikre instrumentenes måleegenskaper og anvendelighet.
Noen eksempler på slike instrumenter er Assessment of Motor and Process Skills (AMPS)(16) og Interessesjekkliste (17), som bygger på the Model of Human Occupation, og the Canadian Occupational Performance Measure (COPM)(18), som bygger på the Canadian Model of Occupational Performance and Engagement. Dette er instrumenter som er godt kjent blant norske ergoterapeuter; i en studie fra 2013 med 898 deltagere rapporterte 54% at de brukte COPM, 24% at de brukte Interessesjekkliste og 14% at de brukte AMPS (19).
Skal kliniske studier ha høy kvalitet må design og metoder være gode (se figur 1). I følge Chalmers og Glaziou utformes halvparten av alle studier uten å ta hensyn til tidligere relevant forskning (9). Halvparten av alle studier bruker dessuten metoder av lav kvalitet.
Et søk etter systematiske kunnskapsoppsummeringer av effekt av ergoterapi i Cochrane Library, som er den største databasen for kunnskapsoppsummeringer, understøtter dette. Søket ga syv treff. Den nyeste oppsummeringen handler om effekt av ergoterapi for kognitive utfall hos slagpasienter (20). Noen av konklusjonene er at (min oversettelse): «Effekten av ergoterapi er usikker»… «Gitt stor grad av usikkerhet knyttet til mesteparten av resultatene, trengs det mer forskning for å bekrefte eller avkrefte effekten av ergoterapi», og «Fremtidige studier må bruke bedre metoder for å redusere fare for feiltolkning, og beskrive utfallsmål og intervensjoner med grundig». Da er det en fattig trøst at dette er konklusjoner som går igjen i de aller fleste kunnskapsoppsummeringer, uavhengig av intervensjon og profesjon.
En vanlig svakhet i studier av effekt er at studiene har for få deltagere, noe som reduserer muligheten for å oppdage effekt av intervensjonen. Skal man gjennomføre effektstudier kan det derfor være lurt å samarbeide på tvers av sykehus, rehabiliteringsinstitusjoner og kommuner for å sikre nok deltagere. For å beskrive studiedesign bør man følge retningslinjer og sjekklister som er utarbeidet nettopp for å sikre bedre kvalitet i rapportering (21).
Felle nummer tre handler om manglende eller ufullstendig publisering, særlig av studier som viser liten eller ingen effekt av intervensjoner. Dette omtales som publikasjonsskjevhet (publication bias), fordi det gir et ubalansert bilde av effekt av en intervensjon når kunnskapsoppsummeringer ikke har tilgang til denne typen studier. For å forebygge dette stiller de fleste tidsskrift nå krav om at studier skal være beskrevet i et tilgjengelig register før man starter å inkludere deltagere. I beskrivelsen skal alle utfallsmål inngå sammen med oppfølgingstidspunkt, hva som er primært (viktigste) utfallsmål og måletidspunkt for dette, og en plan for analysene som skal gjøres. Dette bidrar til at forskere ikke i etterkant kan la være å rapportere negative resultater, eller velge ut kun de utfallsmålene hvor resultatene er positive. Det gjør også at forfattere av kunnskapsoppsummeringer kan kontakte ledere av studier som ikke har rapportert resultatene som planlagt og etterspørre disse.
Den siste fella handler om dårlig beskrivelse av intervensjonene som er brukt, og at resultatene ikke er diskutert i relasjon til tidligere forskning. I mange, særlig eldre, artikler kan man for eksempel lese at en av gruppene fikk «tradisjonell ergoterapi», eller «rehabilitering». Da er det vanskelig for andre å gjenta studien, og klinikere som kanskje ønsker å ta i bruk intervensjonen har lite konkret å forholde seg til. For å bedre dette er det utarbeidet retningslinjer for hva som skal inkluderes for å gi en beskrivelse som holder mål (22).
I sin artikkelserie skriver Chalmers og Glaziou mye om hva forskere ikke skal gjøre. Heldigvis er det også utviklet rammeverk for hvordan studier av god kvalitet bør utvikles og gjennomføres. Nylig kom en oppdatering av rammeverket for utvikling og evaluering av komplekse intervensjoner (23), (se figur 2).
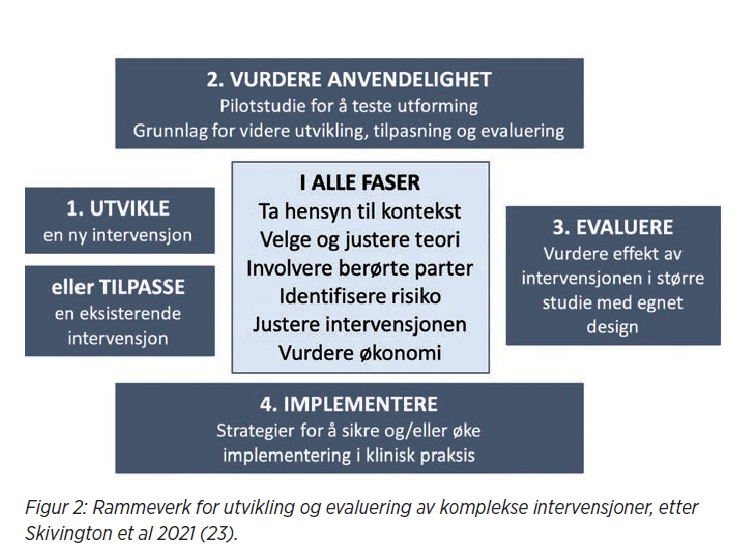
En kompleks intervensjon kjennetegnes blant annet av at den består av flere komponenter, krever ulike typer kunnskap, ferdigheter og adferd hos de som mottar og leverer intervensjonen, kan tilpasses forskjellige grupper av pasienter eller befolkningen i forskjellige kontekster og nivåer av helsetjenesten, og at det er stor grad av fleksibilitet i tilpasning av intervensjonen. Det er liten tvil om at ergoterapi passer godt til denne beskrivelsen.
Rammeverket beskriver en prosess i fire faser, (se figur 2). I det følgende eksemplifiseres prosessen ved å beskrive utvikling og pilottesting av en behandlingsapp.
Bakgrunnen for å utvikle appen er at håndartrose er en leddsykdom som rammer halvparten av alle kvinner og en fjerdedel av alle menn i løpet av livet. Vanlige konsekvenser er smerter, stivhet og nedsatt håndfunksjon, som igjen medfører problemer med å utføre daglige aktiviteter og å delta i arbeids- og samfunnsliv. Det finnes ingen kur for håndartrose, og anbefalt kjernebehandling er informasjon og veiledning i håndøvelser, bruk av hjelpemidler og gode arbeidsteknikker (se figur 3). De som har artrose i tommelens rotledd bør i tillegg få tilbud om tilpasning av tommelortose (24). Smertelindrende medisiner kan brukes i korte perioder, mens kirurgi først skal vurderes når annen anbefalt behandling ikke har tilfredsstillende effekt.
I følge politiske strategier skal artrose i hovedsak behandles i kommunehelsetjenesten. Forskning viser imidlertid at tilbudet her er nærmest fraværende, og i en av våre studier fant vi at kun en av fem med artrose i rotleddet hadde fått anbefalt behandling før de ble henvist til vurdering av kirurg i spesialisthelsetjenesten (25).
Vi vurderte derfor at en behandlingsapp ville gjøre anbefalt behandling mer tilgjengelig for alle med håndartrose, uavhengig av bosted og tilgjengelig helsepersonell (26).
Et litteratursøk viste at det ikke fantes noen behandlingsapper for håndartrose. Vi etablerte da en tverrfaglig prosjektgruppe med to brukerrepresentanter, ergoterapeuter, fysioterapeut, revmatolog, fastlege og sykepleier. I utviklingen fulgte vi retningslinjer for utvikling av digitale intervensjoner (27). Teorigrunnlaget for utforming av appen var en kombinasjon av biomedisin, salutogenese og kognitiv adferdsterapi, mens innholdet var basert på tidligere forskning, nyere behandlingsanbefalinger, og grundige diskusjoner med de to brukerrepresentantene. Deres innspill var førende for hva som ble hovedtema, hvordan disse ble delt opp og presentert, og oppbygging av og progresjon i appen gjennom de tre månedene programmet varer. Parallelt søkte vi og fikk to millioner kroner i utviklingsmidler fra DAM-stiftelsen. Det ga oss muligheten til å bruke profesjonell fotograf og animatør til å lage korte videosnutter og filmer. I appen inngår også ukentlige quizer og oppmuntrende tilbakemeldinger. Selve programmeringen ble gjort av Universitetets Senter for Informasjonsteknologi ved Universitetet i Oslo (UiO), og vi brukte Tjeneste for Sensitive Data ved UiO for å innhente og lagre brukerrapporterte data i behandlingsperioden. Dette var blant annet registering av utført trening og sette informasjonsfilmer, rapportering av smerter og stivhet i hendene etter hver treningsøkt, og utfylling av aktivitetsutførelse i skjemaet MAP-Hand (28) ved oppstart og etter 1, 2 og 3 måneder. På bakgrunn av dette kunne vi oppsummere og tilgjengeliggjøre progresjon av utvikling smerte, stivhet og aktivitetsutførelse i enkle grafer for hver bruker.
I hele utviklingsperioden hadde vi jevnlige møter med utviklerne og brukerrepresentantene for å sikre at innholdet var forståelig og passe dosert.
Da appen var klar til pilottesting rekrutterte vi 73 deltagere med håndartrose via en fastlegepraksis, poliklinikken på Diakonhjemmet Sykehus, Norsk Revmatikerforbund, omtale i media og ved at inkluderte brukere spurte om bekjente med håndartrose også kunne få være med. Deltagerne fikk hjelp til å laste ned app’en, målt håndkraft i begge hender, og en liten brosjyre med veiledning i bruk av app’en. Etter tre måneder målte vi igjen håndkraft og intervjuet deltagerne enkeltvis eller i grupper om deres erfaringer med app’en.
Foreløpige analyser viser lovende resultater, og brukerne var jevnt over veldig fornøyde med app’en. Basert på tilbakemeldingene ble det gjort en del tekniske justeringer, vi la til en kort animasjonsfilm med tips om bruk av app’en, og laget en innledende motivasjonsfilm hvor to av brukerne forteller om hvordan de etter tre måneder har mindre smerte og stivhet, bedre håndkraft og mestrer aktiviteter de tidligere ikke klarte.
Flere brukere fortalte dessuten at det var vanskelig å registrere smerte og stivhet i hender, og anbefalte å endre til registrering av hver hånd for seg, noe vi tok til følge. Parallelt med dette har vi søkt om forskningsmidler til en større utprøving, og var igjen heldige og fikk midler fra DAM-stiftelsen.
I oktober starter vi inklusjon i en RCT med 400 deltagere, som rekrutteres ved rundt 20 sykehus, rehabiliteringsinstitusjoner, fastlegepraksiser og kommuner i hele landet. Deltagerne følges med målinger ved oppstart og etter tre og seks måneder. Hovedutfallsmål måles etter tre måneder ved å sammenligne hvor mange i hver gruppe som har en klinisk relevant bedring i følge OMERACT/OARSI-kriteriene, som er et kombinasjonsmål av smerte, sykdomsaktivitet og aktivitetsutførelse (29).
I utvikling av strategier for implementering vil vi igjen samarbeide tett med brukere, klinikere og brukerorganisasjoner. Så langt har vi erfart at interessen fra pasienter, helsepersonell og media er stor, og mange har meldt sin interesse for å delta i inklusjon eller som brukere av app’en. Det at så mange er involvert i og har påvirket utvikling og utprøving gjør dessuten at de har et eierforhold til app’en, noe vi tror øker motivasjonen for å ta den i bruk i klinisk praksis når den store studien er avsluttet og app’en er tilgjengelig på vanlige plattformer som App-store og Google Play.
Å utvikle og evaluere komplekse intervensjoner er krevende både i forhold til tid, penger og tålmodighet. Min erfaring er imidlertid at prosessen er kreativ, spennende og morsom. Det tette samarbeidet med brukere og klinikere er lærerikt og givende, og de mange konstruktive tilbakemeldingene og justeringene gjør at vi føler oss ganske trygge på at studien vår vil gi resultater som gjør en forskjell i hverdagen for mange med håndartrose.
Erfaringer fra tidligere store satsinger, som innføring av hverdagsrehabilitering, viser også at grundig forskning gir gode resultater, både for brukere av tilbudet, og i form av medieoppmerksomhet og nye ergoterapistillinger i mange kommuner (30).
Jeg tenker at vi, som profesjon, aldri har stått bedre rustet til å gjennomføre gode studier enn vi gjør nå. Noen av våre styrker er
Mitt ønske er at vi samler kreftene, tør å tenke stort og strategisk, og samarbeider på tvers av miljøer for å få til gode studier som evaluerer effekt av ergoterapi. En siste utfordring til oss alle er å være modige og si ja når vi blir invitert til å delta i forskning, og å endre praksis når nye resultater utfordrer dagens metoder og intervensjoner.
Studieleder Mona Dahl og OsloMet for forskningstid til utarbeiding av foredrag og artikkel, mine gode ergoterapeutkolleger på Diakonhjemmet for kloke innspill til utforming av æresforedraget, seniorforsker Anne Therese Tveter, som leder Happy Hands-studien, og brukerrepresentantene Thalita Blanck og Sissel Nyheim og resten av prosjektgruppen for godt samarbeid i utvikling og pilottesting av Happy Hands.
1. Spock B. The Common Sense Book of Baby and Child Care. 1st ed. New York: Duell, Sloan, and Pearce; 1946.
2. Guntheroth WG, Spiers PS. Sleeping prone and the risk of sudden infant death syndrome. JAMA. 1992;267(17):2359-62.
3. Brattström M. Leddskydd och rehabilitering vid inflammatorisk leddsjukdom. Lund: Studentlitt.; 1980.
4. de Jong Z, Munneke M, Zwinderman AH, Kroon HM, Ronday KH, Lems WF, et al. Long term high intensity exercise and damage of small joints in rheumatoid arthritis. Ann Rheum Dis. 2004;63(11):1399-405.
5. Leonard G, Paquet N, Guitard P, Toupin-April K, Cavallo S, Paterson G, et al. The effects of an 8-week knitting program on osteoarthritis symptoms in elderly women: A pilot randomized controlled trial. J Bodyw Mov Ther. 2021;27:410-9.
6. Hammell KW. Dimensions of meaning in the occupations of daily life. Can J Occup Ther. 2004;71(5):296-305.
7. Horne V, Edvardsen E. Videre refleksjoner rundt aktiviteters mørke sider. Ergoterapeuten (norsk). 2022;65(3):2.
8. Tallon D, Chard J, Dieppe P. Relation between agendas of the research community and the research consumer. Lancet. 2000;355(9220):2037-40.
9. Chalmers I, Glasziou P. Avoidable waste in the production and reporting of research evidence. Obstet Gynecol. 2009;114(6):1341-5.
10. AOTA, AOTF. Occupational therapy research agenda. 2011;65(Suppl.):4.
11. Bannigan K, Boniface G, Doherty P, Nicol M, Porter-Armstrong A, Scudds R. Priorities for Occupational Therapy Research in the United Kingdom: Executive Summary of the POTTER Project. Br J Occup Ther. 2008;71(1):13-6.
12. Mackenzie L, Coppola S, Alvarez L, Cibule L, Maltsev S, Loh SY, et al. International Occupational Therapy Research Priorities. OTJR (Thorofare N J). 2017;37(2):72-81.
13. Watson J, Cowan K, Spring H, Donnell JM, Unstead-Joss R. Identifying research priorities for occupational therapy in the UK: A James Lind Alliance Priority Setting Partnership. Br J Occup Ther. 2021;84(12):735-44.
14. de Wit MP, Berlo SE, Aanerud GJ, Aletaha D, Bijlsma JW, Croucher L, et al. European League Against Rheumatism recommendations for the inclusion of patient representatives in scientific projects. Ann Rheum Dis. 2011;70(5):722-6.
15. Nilsen TK, Gustafsson A, Dahl U, Aaadahl P, Serigstad S, Lund A, et al. Brukermedvirkning i helseforskning i Norge. Forslag til retningslinjer og tiltak.: Helse og omsorgsdepartementet; 2014.
16. Chi IJ, Lin LY. Using the Assessment of Motor and Process Skills and the Pediatric Evaluation of Disability Inventory to Assess Self-Care Performance Among Preschool Children With Autism Spectrum Disorder. Am J Occup Ther. 2022;76(2).
17. Reinseth L, Uhlig T, Kjeken I, Koksvik HS, Skomsvoll JF, Espnes GA. Performance in leisure-time physical activities and self-efficacy in females with rheumatoid arthritis. Scand J Occup Ther. 2011;18(3):210-8.
18. Tuntland H, Aaslund MK, Langeland E, Espehaug B, Kjeken I. Psychometric properties of the Canadian Occupational Performance Measure in home-dwelling older adults. Journal of multidisciplinary healthcare. 2016;9:411-23.
Hvert år markeres verdensdagen for artritt, World Arthritis Day (WAD) for å øke bevisstheten om de mer enn 200 revmatiske muskelskjelettsykdommene.

EULAR webinar
I anledning WAD 2022 inviterer EULAR[1] til webinaret, «Invisible Rheumatology – Why are we facing shortages and delays and how can we change this?», med erfaringer fra Tyskland, Storbritannia og Spania. Lenken offentliggjøres kl. 1830 den 12. oktober: Course: EULAR WAD 2022 Webinar
Nye forskningsresultater gir treffsikker behandling
De siste årenes forskning på revmatologi og muskelskjelettsykdommer har gitt gode resultater. Medisinene og behandlingsstrategiene er mye mer effektive, og man har fått økt kunnskap om faktorer slik som livsmestring og målrettet fysioterapi.
REMEDY
Det tverrfaglige revmatologiske miljøet ved Diakonhjemmet sykehus er internasjonalt anerkjent som verdensledende innen feltet. Det er noe av grunnlaget for at miljøet nylig er tildelt midler til å etablere og drifte forskningssenteret for behandling innenfor revmatologi og muskelskjelettsykdommer, REMEDY.
– Hvis vi skal gi denne pasientgruppen behandling og rehabilitering med god kvalitet er vi avhengige av klinisk forskning, sier Espen A. Haavardsholm, leder av REMEDY-senteret.
En av fire rammes
På verdensbasis rammes en av fire, og disse sykdommene er årsak til nedsatt livskvalitet, funksjonstap og redusert arbeidskapasitet. Sykdommene har omfattende konsekvenser for den enkelte og for samfunnet, men kunnskapen er ikke like utbredt.
Norsk Revmatikerforbund (NRF) er en av Norges største helseorganisasjoner og representerer 30 000 medlemmer. NRF er også samarbeidspartner i det nye forskningssenteret.
– Muskel- og skjelettplager er en stor utfordring for folkehelsen og en betydelig belastning for enkeltmennesket. Norsk Revmatikerforbund representerer de som lever med revmatiske sykdommer. Ny forskning, og et tett samarbeid mellom forskere og pasienter, er viktig for å forebygge sykdom og for å sørge for at de som har revmatiske sykdommer får et best mulig liv og kan delta i arbeidslivet, sier Bo Gleditsch, generalsekretær i NRF.
Under- og feildiagnostisering har store kostnader
Det anslås at rundt ett hundre millioner personer med muskelskjelettsykdom på verdensbasis ikke er diagnostisert. Å takle smertefulle symptomer på egenhånd, – som ofte ikke blir tatt på alvor eller blir feildiagnostisert, påvirker livskvalitet og deltakelse i samfunnet. Derfor er det viktig at riktig diagnose kan stilles så tidlig som mulig i sykdomsforløpet og optimal behandling kan igangsettes.
For lav kunnskap i helsevesenet
Helsevesenet er mange steder dårlig rustet til å stille riktig diagnose og gi nødvendig behandling. Innen medisinsk utdanning er muskelskjelettsykdommer lite prioritert. Det fører til at symptomene ofte blir oversett, feildiagnostisert eller feilbehandlet. Situasjonen kompliseres ytterligere av at spesialister innen revmatologi er få i de fleste europeiske land – enn si i verden.
——————————-
REMEDY – forskningssenter for behandling innen revmatologi og muskelskjelettsykdommer, Diakonhjemmet sykehus
Senteret skal utvikle ny behandling og nye behandlingsstrategier for pasienter med revmatiske og muskel- og skjelettsykdommer. Disse sykdommene er knyttet til økt sykelighet og dødelighet, redusert livskvalitet, langvarige smertetilstander og nedsatt funksjon. Senteret ledes av professor/overlege i revmatologi Espen A. Haavardsholm.
– Revmatiske sykdommer og muskel- og skjelettsykdommer er en stor belastning for mange, men også for samfunnet som helhet. Dette senteret vil bety mye for mange pasienter og vil kunne bidra til økt livskvalitet. Forskningsmiljøet er allerede i forskningsfronten og senterstatusen vil i enda større grad synliggjøre norsk revmatologisk forskning internasjonalt, sa helseministeren da tildelingen ble kjent.
Norsk Revmatikerforbund er en av fire tilknyttede partnere til senteret og skal sikre brukermedvirkning på alle nivåer i senteret.
– NRF skal sørge for at brukerne er med å påvirke forskningen, og vi skal bidra til formidlingen av resultatene, slik at god og viktig forskning når ut til dem det gjelder, sier generalsekretær i NRF, Bo Gleditsch.
Diakonhjemmet sykehus er et ideelt lokalsykehus for befolkningen i bydelene Ullern, Vestre Aker og Frogner, og tilbyr behandling innen medisin, kirurgi, revmatologi, psykisk helsevern og tverrfaglig spesialisert behandling av ruslidelser. Sykehuset har også nasjonale og regionale spissfunksjoner innen revmatologisk rehabilitering, psykofarmakologi og psykisk helse og arbeid. Sykehuset mottar mange gjestepasienter fra hele landet.
Norsk Revmatikerforbund (NRF) er en av Norges største helseorganisasjoner, med rundt 30 000 medlemmer. NRF jobber for at alle med en revmatisk diagnose skal få den oppfølgingen og behandlingen de trenger, og kunne ha god livskvalitet, uavhengig av sine helseutfordringer.
[1] Den europeiske alliansen av foreninger for revmatologi
Månedens artikkelanbefaling tar for seg brukermedvirkning der brukerrepresentanter gjerne er organisert som brukerutvalg. Artikkelen gir en oversikt over hvilke faktorer som optimaliserer brukermedvirkning i utvikling, levering og evaluering av helsetjenesten.
